https://www.youtube.com/watch?v=YSOumwPXHuQ
なぜかYouTube埋め込みが上手くいかないので当面リンク貼っておきます。
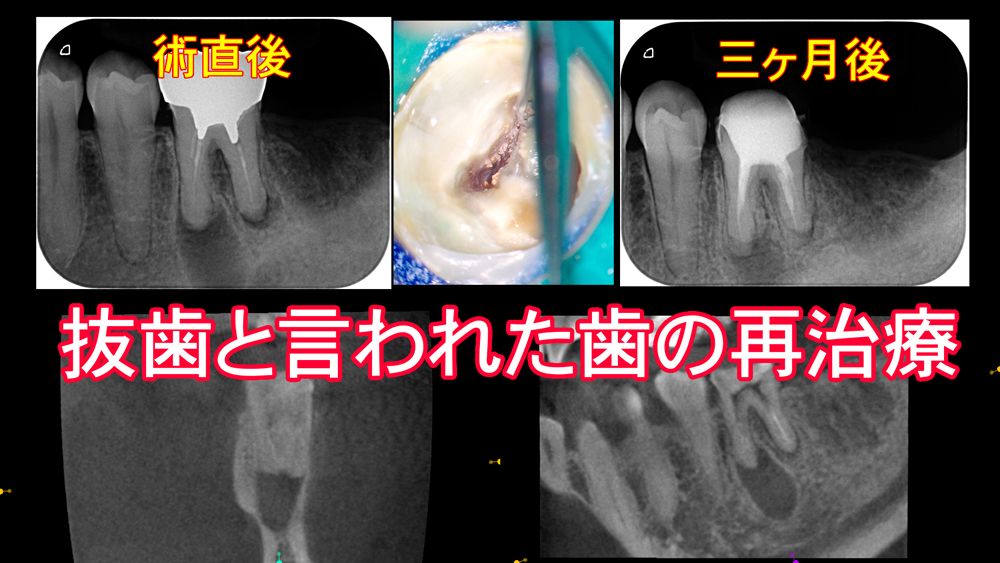
抜歯と言われた歯でも残せることがあります。今回の患者さんは、他院で「抜歯しかない」と言われて来院されました。
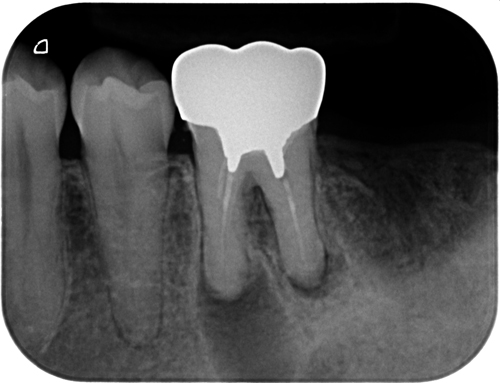
レントゲン上では、確かに大きな透過像が確認できます。一般的には、この大きさだけで「もうダメですね」と判断されることも少なくありません。
ここで一番お伝えしたいのは、病変の大きさそのものは、抜歯の理由にはならないということです。重要なのは、なぜ病変ができたのか、その原因が除去できるのか、この2点です。
今回の歯も、既に根管治療は行われていました。しかし感染源が取り切れていない状態でした。こういうケースでは、どれだけ時間が経っても、どれだけ薬を入れても治ることはありません。再治療では、根管内の再評価と見落とされていた部分の処理を丁寧に行いました。特別なことをしたわけではありません。原因を取り除いただけです。
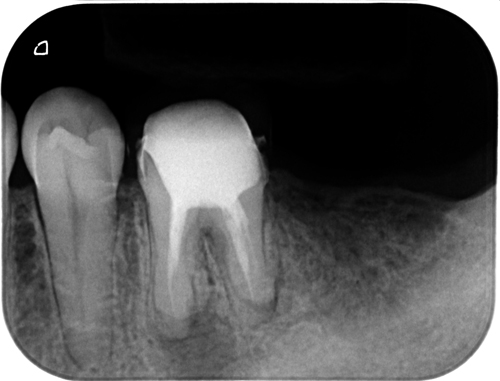
術後3ヶ月で透過像の改善が確認できました。
「大きいからダメ」ではなく、「原因が残っているから治らない」というだけの話です。病変が大きいから抜歯、ではなく、原因が除去できるかどうかで判断すべきだと思います。ただここでちょっと自慢ですが原因の除去は簡単ではないのです。
こういったケースは珍しくありません。抜歯と言われた歯でも、一度原因から見直す価値はあると思います。
※すべての症例で保存できるわけではありません。
やり直してみると、意外と普通に治ることもあります。