どんな修復物でもそうですが、外れて脱離してしまえば良いのですが外れてもそのまま挟まっているとなかなか気がつきません。その状態が長く続くとむし歯が進行します。特に神経を抜いた歯では痛みも出ないし、すでに大きく削られているので手遅れになってしまうこともあります。つまり気づいたときには抜歯になってしまうのです。
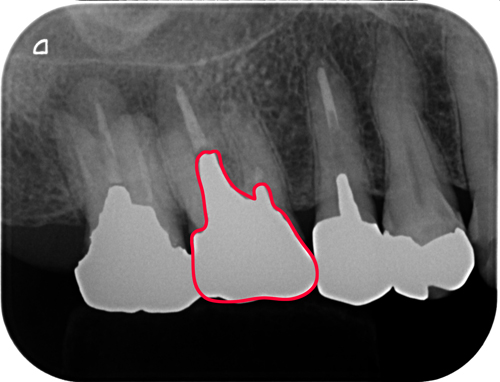
赤い線で囲まれた部分が外れていました。
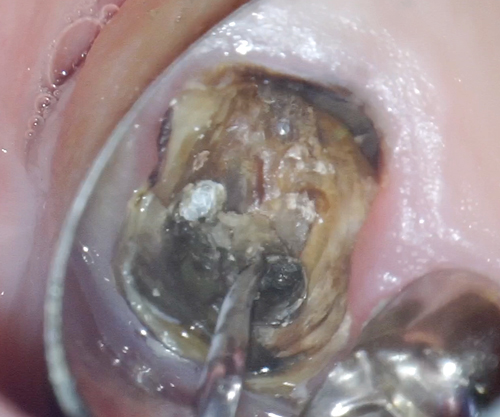
中はこんな状態です。この状態からむし歯になった部分を取り除いていくとどこまで行っても柔らかいままでついに保存を諦めました。
痛いとか腫れたとかは治療をすれば殆どのケースで治すことができますが、歯そのものがボロボロだと残すことができなくなります。いちど治療をすればもう二度と治療しなくて済むのならガリガリ削っても良いのかも知れませんが、申し訳ないし残念ですがそんなことはないのです。次の治療が行われたときに余計に歯を削られていなければその歯を残せる確率はずっと高くなります。